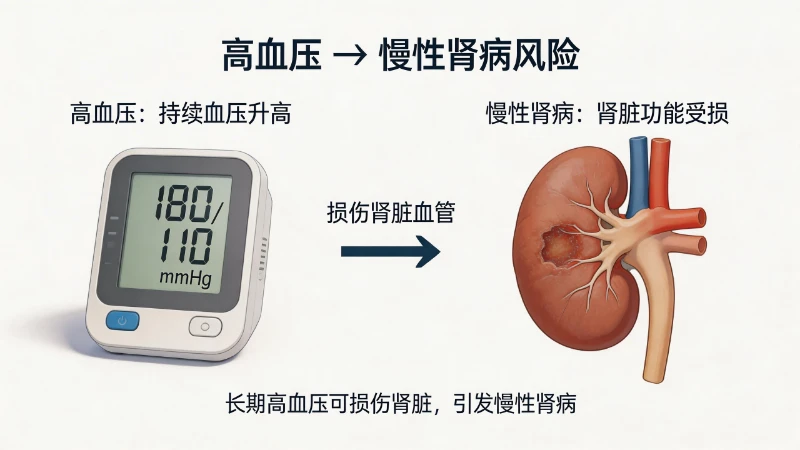
血压(bloodpressure,BP)一般指体循环动脉血压,是推动血液在动脉血管内向前流动的压力,也是血液作用于动脉管壁上的侧压力。动脉血压(arterialbloodpressure,ABP)由心室收缩射血、循环血量、动脉管壁顺应性、周围动脉阻力四个要素构成。高血压(highbloodpressure,HBP)是指体循环动脉血压持续升高,是一种可导致心、脑、肾和血管改变的常见的临床综合征。成年人收缩压N140mmHg和(或)舒张压N90mmHg被定为高血压。

高血压可分为原发性高血压(primaryhypertension),又称特发性高血压(essentialhypertension);继发性高血压(secondaryhypertension),又称症状性高血压(symptomatichypertension)和特殊类型高血压。
原发性或特发性高血压,又称高血压病(hypertensivedisease),是我国最常见的心血管疾病(占90%〜95%),是一种原因未明的、以体循环动脉压升高为主要表现的独立性全身性疾病。多见于中老年人,该病及其并发症的发病率在不同性别和种族间是有区别的。55岁前,男性的患病率较高,到75岁时,女性的患病率反而高于男性。非洲裔美国人的高血压发病率在世界上是最高的。根据我国流行病学调查,近10年来我国人群中心血管病,特别是高血压、冠心病、脑卒中的发病危险因素在升高。而值得提出的是随着我国经济的发展,伴随生活节奏的加快、精神紧张、心理的失衡也是促使高血压患病率升高不可忽视的诱因。
继发性高血压(占5%-10%)较少见,是指患有某些疾病时出现的血压升高,如慢性肾小球肾炎、肾动脉狭窄、肾盂肾炎所引起的肾性高血压,也称肾血管性高血压。盐皮质激素增多症;嗜铭细胞瘤和肾上腺肿瘤所引起的内分泌性高血压,这种血压升高是某种疾病的病症之一,是一个体征。
特殊类型高血压是指妊娠高血压和某些疾病导致的高血压危象,如高血压脑病、颅内出血、不稳定性心绞痛、AMI、急性左心衰竭伴肺水肿、主动脉缩窄及子痫等。
病因和发病机制
目前认为高血压病是一种遗传因素和环境因素相互作用所致的疾病,同时,神经系统、内分泌系统、体液因素及血流动力学等也发挥着重要的作用,但其机制仍未完全明了。
(一)危险因素
1.遗传和基因因素高血压病有明显的遗传倾向,据估计人群中至少20%-40%的血压变异是由遗传决定的。从动物实验、流行病学研究、家系研究等提供的大量证据提示,高血压发病有明显的家族聚集性,双亲无高血压、一方有高血压或双亲均有高血压,其子女高血压发生几率分别为3%、28%和46%,所以,遗传因素是高血压的重要易患因素。
研究结果表明,某些基因的变异和突变,或遗传缺陷与高血压发生有密切关系。目前已发现肾素-血管紧张素系统(RAS)的编码基因有多种变化(多态性和突变点),如高血压患者伴有血管紧张素原位点和血管紧张素II的I型受体位点的多态性。另外,高血压患者及有高血压家族史而血压正常者的血清中有一种激素样物质,可抑制Na+-K+-ATP酶活性,使Na+-K+泵功能降低,向细胞外的转运减少,导致细胞内Na\Ca2+浓度增加,细小动脉壁收缩加强,从而使血压升高。
2.超重肥胖、高盐膳食及饮酒这三大因素与高血压发病显著相关。①超重肥胖或腹型肥胖:中国成人正常体重指数为19~24(BMI:kg/m2),>24超重,28肥胖。②高盐膳食:日均摄盐量高的人群,高血压的患病率与日均摄盐低的人群比明显升高,摄盐量与血压呈正相关。但并非所有人都对钠敏感。③饮酒:中度以上饮酒是高血压发病因素之一。饮酒致血压升高可能是与血中的儿茶酚胺类和促皮质激素水平升高有关。
3.社会心理因素调查表明,精神长期或反复处于紧张状态的人或从事相应职业的人,大脑皮质易发生功能失调,失去对皮层下血管舒缩中枢的调控能力,当血管舒缩中枢产生持久的以收缩为主的兴奋时,可引起全身细、小动脉痉挛而增加外周血管阻力,使血压升高。
4.体力活动与高血压呈负相关,缺乏体力活动的人发生高血压的危险高于有体力活动的人。有的研究还发现,体力活动具有降压的作用,并且可以减少降压药物的剂量,维持降压效果。
5.神经内分泌因素一般认为,细动脉的交感神经纤维兴奋性增强是高血压病发病的主要神经因素。缩血管神经递质(去甲肾上腺素、神经肽Y等)和舒血管神经递质(降钙素基因相关肽、P物质等)具有升压或降压作用。
除此之外,高血压普遍存在“三高、三低、三不”现象。“三高”,即高患病率、高危险性、高增长趋势。“三低”,即知晓率低、治疗率低、控制率低。“三不”,即普遍存在不长期规律服药、不坚持测量血压、不重视非药物治疗。
(二)发病机制
高血压病的发病机制尚不完全清楚。目前多认为高血压病是在一定遗传背景下,并与环境因素的共同作用而产生的。
1.遗传机制已公认遗传机制是高血压发生的基础之一。遗传模式有两种,单基因遗传模式,是指一个基因突变引起的高血压;多基因遗传模式,更符合血压变异的数量性状特性。高血压病为多基因共同作用的产物,这些基因既有各自独立的效应,呈显性或隐性遗传,又相互作用,并通过分子、细胞、组织、器官等不同水平的数种中间表现型的介导,最终导致血压升高。
2.高血压产生的机制涉及神经、内分泌及代谢等多种系统。
(1)肾素-血管紧张素-醛固酮系统(RAAS):由肾素、血管紧张素(angiotensin,Ang)原、AngI、AngH.Ang转换酶、Ang代谢产物、AngII受体等组成,AngII在高血压发病中是中心环节,其机制:①强烈收缩小动脉,增加外周阻力。收缩微静脉,增加回心血量和心排出量;②促进原癌基因表达,促进SMC增生,增加外周阻力;③作用于交感神经,使交感缩血管活性增强,并释放儿茶酚胺,促进血管内皮细胞释放缩血管因子;④促进醛固酮的释放,增加钠、水的重吸收,增加循环血量;⑤促进神经垂体释放抗利尿激素,增加血容量;⑥直接作用于肾血管,使其收缩,致尿量减少,增加血容量。
(2)交感神经系统:该系统分布于各种组织和器官,与血压调节相关的主要器官是心脏、血管、肾脏和肾上腺。①交感神经递质(NE)兴奋心脏两受体,导致心率增快、心肌收缩力增强,心排出量增加,致血压升高;②NE作用于血管,收缩动脉,使血管重构,增加外周阻力;③交感神经作用于肾脏,可通过减少肾脏的血流量,增加肾素的释放;④交感神经作用于肾上腺髓质,增加儿茶酚胺的释放。
(3)血管内皮功能紊乱:血管内皮不仅仅是血液与血管平滑肌之间的生理屏障,也是人体最大的内分泌、旁分泌器官,能分泌数十种血管活性物质,而且还是许多血管活性物质的靶器官。高血压患者存在血管内皮功能紊乱,表现为内皮NO水平或活性下调;局部RAAS过度激活;类花生四烯酸物质代谢异常。
(4)胰岛素抵抗:胰岛素有舒张血管、抗炎、抗凋亡和抗动脉粥样硬化等心血管保护效应,50%高血压患者,特别伴有肥胖的患者,具有胰岛素抵抗和高胰岛素血症。高胰岛素血症导致高血压的机制:①钠水潴留:肾小管对钠和水的重吸收增强,使血容量增加。②内皮细胞功能障碍:内皮细胞分泌的内皮素与N。失衡,加重高血压的进展。③增高交感神经活性,提高RAAS的兴奋性。④Na+-K+-ATP酶和Ca2+-ATP酶活性降低,使细胞对生长因子更敏感,促进SMC生长及内移,血管壁增厚等。⑤刺激血管SMC增殖。
3.血管重构机制血管重构(vascularremodeling,VR)指血管结构任何形式的病变。高血压血管重构分四型:①壁/腔比值增大型:这是由于压力增加,使血管壁增厚。②壁/腔比值减小型:主要是由于持续的高血流状态致血管扩张。③壁/腔比值不变型:主要是由于血流缓慢减少的缘故。④微血管减少型:毛细血管面积减少,血管外周阻力增加。